



Бронхоэктазы
Классификация
Классификация Рида:
Он основан на анатомических и морфологических моделях расширения дыхательных путей.
 |
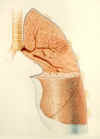
В цилиндрический : когда бронхи равномерно расширены с толстыми стенками и простираются к периферии легкого без нормального сужения. Количество подразделений бронхиолярных ветвей в норме, однако на бронхограммах их число невелико из-за выделений, буферирующих мелкие бронхи и бронхиолы. |
 |
При варикозном расширении вен ; это локальные сужения, вызывающие неровный или приподнятый контур бронхов с участками сужения и расширения, похожие на чередующийся подкожный варикоз. Исследование на микроскопическом срезе показывает, что количество подразделений бронхов сокращается до половины. |
 |
При муковисцидозе : является наиболее тяжелой формой заболевания и обычно встречается у пациентов с муковисцидозом.Бронхи расширены, образуя скопления круглой формы или заполненные жидкостью кисты. У пациентов с муковисцидозом количество отделов бронхов составляет лишь 25% от нормального числа. |
У пациента могут существовать три формы бронхоэктазов — цилиндрическая, варикозная и кистозная.
 Другой формой бронхоэктаза является фолликулярный . Гистологически он определяется как фолликулярный, если характеризуется избытком лимфатических узелков и фолликулов в утолщенных стенках бронхов. Бронхиолы выстланы гиперпластическими, секретирующими слизь клетками, у которых обычно отсутствуют реснички. Бронхоэктазы фолликулярные обычно возникают после пневмонии у детей, перенесших корь, коклюш или аденовирус
Другой формой бронхоэктаза является фолликулярный . Гистологически он определяется как фолликулярный, если характеризуется избытком лимфатических узелков и фолликулов в утолщенных стенках бронхов. Бронхиолы выстланы гиперпластическими, секретирующими слизь клетками, у которых обычно отсутствуют реснички. Бронхоэктазы фолликулярные обычно возникают после пневмонии у детей, перенесших корь, коклюш или аденовирус
Патофизиология бронхоэктазов:
Считается, что бронхоэктазы являются результатом накопления инфицированных выделений и хронического воспаления дыхательных путей в них, прогрессирующего до разрушения бронхиального дерева  и окружающей легочной паренхимы. Форма начинается с начального инсульта, который повреждает эпителий бронхов и
и окружающей легочной паренхимы. Форма начинается с начального инсульта, который повреждает эпителий бронхов и снижает мукоцилиарный клиренс. Такие патогены, как Haemophilus influenzae, Staphylococcus aureus, Pseudomonas aeruginosa, колонизирующие застойную слизь, вызывают инфекцию.
снижает мукоцилиарный клиренс. Такие патогены, как Haemophilus influenzae, Staphylococcus aureus, Pseudomonas aeruginosa, колонизирующие застойную слизь, вызывают инфекцию.
Инфекция стимулирует воспалительную реакцию, при этом нейтрофилы мигрируют в пораженную область. Нейтрофилы выделяют протеолитические ферменты, такие как эластаза, которые повреждают эпителиальные клетки бронхов и реснички.
Исследования показали, что у пациентов с бронхоэктазами повышен уровень эластазы нейтрофилов в мокроте. 
Когда бронхиолитический сурфактант мокроты был добавлен к культивированным бычьим трахеальным клеткам, их секреторная активность увеличилась. Эта секреторная активность была ослаблена (на 70%) селективным ингибитором эластазы нейтрофилов человека, что позволяет предположить, что ингибиторы протеаз нейтрофилов играют определенную роль в снижении гиперсекреции слизи.
Пациенты с бронхоэктазами также имеют высокие концентрации интерлейкина (IL)-8 в мокроте. Моноклональное антитело к IL-8 значительно подавляет (от 75% до 98%) хемотаксис нейтрофилов, предполагая, что блокада медиаторов хемотаксиса нейтрофилов может ослабить воспаление, ограничивая рекрутирование нейтрофилов и высвобождение протеолитических ферментов.
Исследования у симптоматических стабильных пациентов с бронхоэктазами показали, что у этих пациентов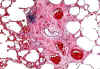 текущее воспаление с системными эффектами с маркерами повышенных глобулинов сыворотки крови и повышенным количеством лейкоцитов периферической крови, а также сниженным альбумином сыворотки крови были значительно связаны со степенью поражения легких.
текущее воспаление с системными эффектами с маркерами повышенных глобулинов сыворотки крови и повышенным количеством лейкоцитов периферической крови, а также сниженным альбумином сыворотки крови были значительно связаны со степенью поражения легких.
 Эти маркеры могут помочь предсказать прогрессирующее ухудшение состояния легких у пациентов с бронхоэктазами. Ряд заболеваний предрасполагает пациентов к развитию бронхоэктазов (табл. 9).
Эти маркеры могут помочь предсказать прогрессирующее ухудшение состояния легких у пациентов с бронхоэктазами. Ряд заболеваний предрасполагает пациентов к развитию бронхоэктазов (табл. 9).
Из всех основных заболеваний в настоящее время наиболее распространенным является муковисцидоз.
К другим предрасполагающим факторам относятся перенесенные в детстве легочные инфекции (вирусные, бактериальные или микобактериальные); обструкция; врожденные анатомические дефекты; иммунодефицитные состояния; наследственные аномалии; 1-антитрипсин (AAT); воспалительные заболевания кишечника; синдром Янга.
ТАБЛИЦА 9 Предрасполагающие условия для бронхоэктазов
