 Доктор Фрэнсис Варайн, эксперт по туберкулезу из организации «Врачи без границ», рассказывает о потенциальном влиянии этого нового теста и о том, как он повлияет на необходимость более качественного и надежного лечения.
Доктор Фрэнсис Варайн, эксперт по туберкулезу из организации «Врачи без границ», рассказывает о потенциальном влиянии этого нового теста и о том, как он повлияет на необходимость более качественного и надежного лечения.
Почему важен новый тест?
Опубликованные данные показывают, что этот новый тест, основанный на молекулярной технологии, является шагом вперед, особенно потому, что он дает быстрые результаты и прост в использовании. Это важно, тем более что в последние годы медицина не достигла никакого прогресса в борьбе с туберкулезом.
Тест проводится быстро и дает результат всего через два часа. Он также обладает хорошей чувствительностью — поскольку надежно определяет положительную или отрицательную реакцию пациента на туберкулез.
Используемый в настоящее время тест основан на культивировании, что требует времени для постановки окончательного диагноза. Если сравнивать два теста, то новый имеет чувствительность 90%, что отлично подходит для быстрой диагностики.
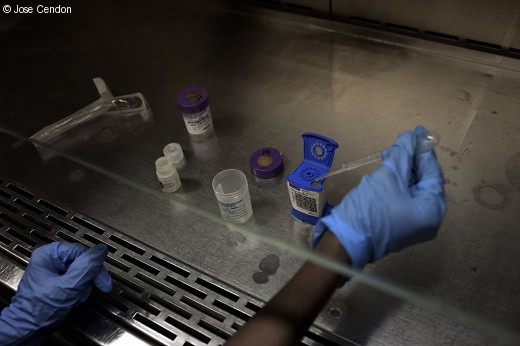
Еще одним преимуществом является простота использования. Хотя он основан на сложной технике, лаборант может научиться применять его на практике за два часа обучения. Образец мокроты пациента смешивают с реагентом, оставляют на 15 минут, а затем вводят в устройство. Через два часа он дает положительный или отрицательный результат. Этот процесс не требует особого обращения, поэтому риск загрязнения сведен к минимуму, а погрешность при интерпретации результатов практически отсутствует. Более того, он дает не один, а два результата: во-первых, даже если в образце нет микобактерий туберкулеза, он может установить, действительно ли пациент заразился этой болезнью; во-вторых, он проверяет, устойчивы ли бактерии туберкулеза к рифампицину, одному из основных препаратов первой линии, используемых в противотуберкулезной терапии. Эти две части информации имеют решающее значение для определения стратегии лечения пациента.
Почему важно быстро ставить диагнозы?
Для некоторых пациентов при использовании существующих инструментов требуется три месяца для постановки окончательного диагноза. Это означает, что врачи вынуждены назначать терапию, еще не имея подтверждения заболевания пациента — терапию, которая не всегда подходит.
Поэтому чрезмерно длительное время диагностики может оказаться фатальным для пациента.
В недавнем исследовании некоторые пациенты в Квазулу-Натал, провинции в Южной Африке, умерли до получения результата теста — и примерно через 16 дней после сдачи образца мокроты. Для всех пациентов, наиболее уязвимых к ТБ, — одних на поздней стадии заболевания, других, также инфицированных ВИЧ, или детей — задержка с постановкой диагноза или началом соответствующего лечения является реальной проблемой.
В целом, если время ожидания начала лечения слишком велико, некоторые пациенты не будут возвращаться в клинику для лечения.
Будет ли MSF использовать этот новый тест в своих проектах?
Конечно, мы заказали ряд устройств, которые уже используются в наших проектах в таких странах, как Кения, Малави, Камбоджа, Колумбия и Абхазия (Грузия). В ближайшие месяцы мы надеемся увидеть, как этот тест работает в тех условиях, в которых мы работаем. Каково, например, влияние таких факторов окружающей среды, как тепло, влажность и пыль? Необходимо ли устанавливать кондиционеры в некоторых лабораториях? Как мы должны организовать, например, хранение тестовых носителей и утилизацию отходов? Это ряд вопросов, на которые нам необходимо ответить, а также решить ряд логистических и организационных проблем, прежде чем мы сможем приступить к оценке влияния использования теста для выявления заболевания и лечения пациентов.
Как этот тест вписывается в клиническую картину диагностики ТБ?
Часть этого вопроса на самом деле касается того, как его следует оценивать. MSF будет использовать этот тест для пациентов с подозрением на ТБ в условиях с высокой распространенностью ВИЧ-упаковки или резистентного ТБ. Мы разработали диагностические алгоритмы, которые нам предстоит проверить. Тест должен использоваться максимально рационально для быстрого выявления больных пациентов, но без излишеств.
Можно ли считать его «идеальным» тестом для диагностики ТБ?
«Идеальный» тест на туберкулез — это такой тест, который можно использовать в любом месте, в условиях, наиболее приближенных к пациентам, будь то в небольших деревнях или в клиниках в отдаленных районах. И это не относится к нынешнему тесту. При этом, похоже, его можно использовать за пределами основных референс-лабораторий, и, похоже, его можно вынести на районный уровень, ближе к пациентам. Это большой шаг вперед.
Еще одним ограничением данного теста является то, что он был проверен только для диагностики легочного туберкулеза путем исследования мокроты. Но некоторые пациенты — например, дети — не способны вырабатывать его по физиологическим причинам. Кроме того, этот тест не позволяет диагностировать внелегочные формы заболевания, то есть проявления туберкулеза, которые не локализуются в легких. Идеальный» тест — это тот, который выявляет туберкулез более легко, например, через мочу или кровь.
Кроме того, хотя нынешний экспресс-тест повышает шансы на постановку диагноза, он не подходит для наблюдения за пациентами.
И хотя результат определяет наличие бактерий, устойчивых только к одному из противотуберкулезных препаратов, он не заменит существующие методы, такие как микроскопия, культура и тестирование на чувствительность к препаратам.

Каковы будут последствия испытания?
Для того чтобы ответить на этот вопрос, нам необходимо использовать тест в больших масштабах. Если его надежность будет подтверждена, этот тест существенно изменит то, как мы работаем на ежедневной основе. Мы будем быстрее и безопаснее диагностировать туберкулез.
Будет меньше пациентов, которым предполагаемые диагнозы будут ставиться только на основании симптомов. Это особенно важно для ВИЧ-положительных пациентов, поскольку сегодня распознать болезнь у этих людей бывает очень сложно. С помощью этого теста мы сможем лучше понять, кто болен туберкулезом, а кто нет.
Другим важным аспектом является то, что этот тест может помочь выявить лекарственно-устойчивые формы туберкулеза. Он полезен для того, чтобы показать, какие пациенты устойчивы к рифампицину, что является более или менее точным показателем устойчивых форм ТБ. В настоящее время для выявления лекарственно-устойчивого ТБ требуется проведение теста на лекарственную чувствительность. Подавляющее большинство пациентов не имеют такого профиля лекарственной устойчивости, поэтому проблема не диагностируется. С помощью этого нового теста, вероятно, мы найдем больше пациентов с устойчивым туберкулезом, которым, до сих пор остававшимся вне статистических данных, наконец-то будет поставлен диагноз. Это отличная новость для пациентов, но создает реальную проблему возможностей лечения.
Что необходимо сделать для решения проблемы растущего числа пациентов с лекарственно-устойчивым туберкулезом?
Сначала нам нужно подумать о том, как организовать программы лечения. Национальные системы здравоохранения должны быть укреплены, чтобы справляться с потребностями новых пациентов. Текущее лечение резистентного ТБ является длительным и сложным, вызывает множество побочных эффектов и трудновыполнимо. Препараты для лечения устойчивого ТБ доступны на рынке лишь в небольших количествах, что еще больше усложняет ситуацию.
Во-вторых, нам нужно понять, как исследование может помочь решить проблему. Учитывая современные методы лечения, нереально думать, что все пациенты могут быть излечены. Нам действительно нужны новые методы лечения, которые были бы короче, эффективнее и проще в применении.
Лекарства, устойчивые к туберкулезу: факты и цифры
Диагноз
По данным Всемирной организации здравоохранения, ежегодно регистрируется 440 000 новых случаев устойчивого туберкулеза. Из них только 10 или 15% диагностируются с помощью существующих методов.
Терапия
Комитет «Зеленый свет» (КЗС) — это организация, аккредитованная Всемирной организацией здравоохранения и имеющая мандат на обеспечение доступа и качества терапии ТБ второй линии. ГЛК оказывает техническую поддержку и обеспечивает соответствие режимов лечения и управления международным рекомендациям.
С момента своего создания в 2000 году ГЛК обеспечил доступ к примерно 60 000 методам лечения лекарственно-устойчивого ТБ. За десять лет примерно у пяти миллионов человек развились лекарственно-устойчивые формы туберкулеза, и из них менее 1% лечились качественными препаратами в соответствии с международными рекомендациями. За последние десять лет 1,5 миллиона человек умерли от устойчивого ТБ.
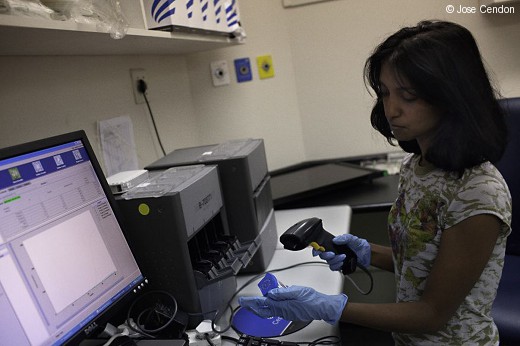
Новый тест на туберкулез полностью автоматизирован
Новый диагностический тест на туберкулез представляет собой автоматическое устройство, которое обнаруживает бактерии туберкулеза в мокроте.
Стоимость устройства составляет $17 000. Несмотря на 75% скидку для стран с низким уровнем дохода и неправительственных организаций, стоимость теста остается непомерно высокой для многих государств: 17 долларов США на одного держателя. По некоторым оценкам, если через несколько лет спрос вырастет, цена может быть снижена примерно на 10 долларов.
