Введение
Легочная гипертензия — это патологическое состояние, характеризующееся повышением давления крови в легочных артериальных сосудах, что приводит к повышению давления также в правом предсердии и правом желудочке сердца.
Клинически легочная гипертензия проявляется такими симптомами, как:
- Диспноэ (чувство «воздушного голода» с затрудненным дыханием),
- боль в груди (может имитировать сердечный приступ),
- тахикардия (увеличение частоты сердечных сокращений свыше 100 ударов в минуту),
- синкопе (внезапная и преходящая потеря сознания с возможным падением на землю, вследствие гипоперфузии головного мозга)
Диагностировать это расстройство непросто, но необходимо как можно раньше распознать симптомы и пройти инструментальные обследования, такие как:
- рентгенография грудной клетки,
- электрокардиограмма и эхокардиограмма,
- спирометрия,
- катетеризация сердца для прямого измерения давления in situ
После проведения этих исследований и исключения других патологий, вызывающих те же симптомы, можно сформулировать диагноз легочной гипертензии и приступить к лечению, которое в основном основано на:
- фармакологическая терапия, с использованием лекарств, направленных на снижение давления в легких,
- нефармакологическая терапия, включая возможность трансплантации сердца и легких.
Прогноз имеет тенденцию к прогрессивному ухудшению. Качество жизни пациента значительно снижается вплоть до смерти от сердечно-дыхательной недостаточности.
Легочная гипертензия — это заболевание с плохим прогнозом. Смерть наступает в большинстве случаев от сердечной и дыхательной недостаточности. После начального периода ответа на медикаменты болезнь становится неудержимой, и 10-летняя выживаемость очень низкая.
Анатомические ссылки
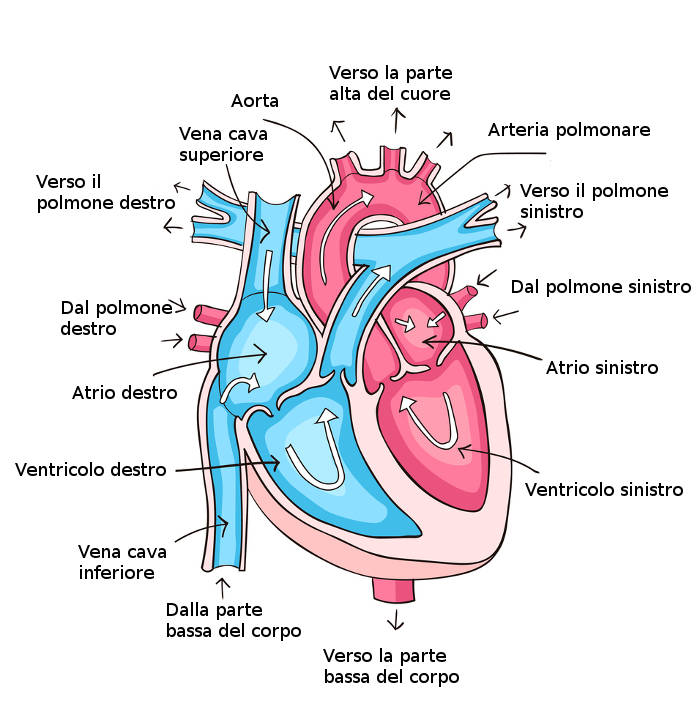
Повышенное давление в легких вызвано повреждением эндотелиальных клеток легочных артерий. Это повреждение стенки артерий приводит к окклюзии и сужению просвета, в результате чего возникает вазоконстрикция; это явление постепенно уменьшает поток крови из правого желудочка в легкие; затем кровь начинает застаиваться сначала в правом желудочке, а затем в правом предсердии, что в конечном итоге приводит к сердечной недостаточности, связанной с дыхательной недостаточностью.
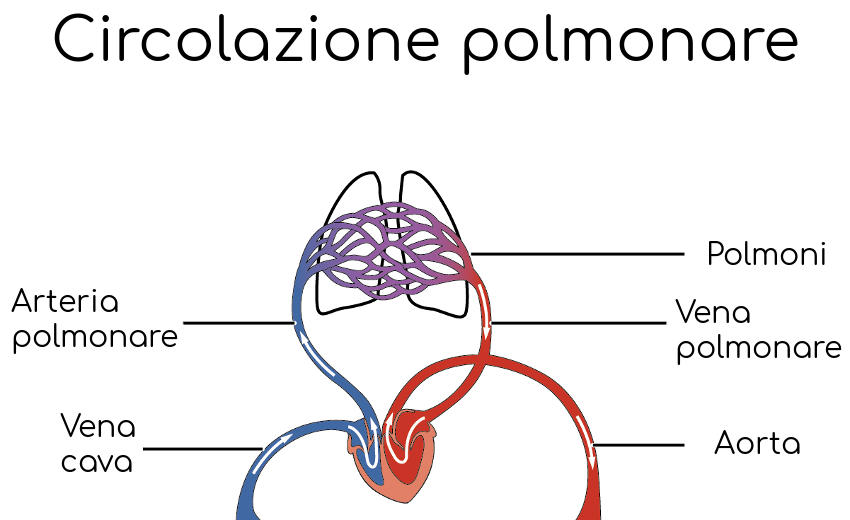
By OpenStax College — Anatomy & Physiology, Connexions Web site. http://cnx.org/content/col11496/1.6/, Jun 19, 2013., CC BY 3.0, Link
Классификация
Легочная гипертензия может быть:
- острый (обычно вторичный после тромбоэмболии легочной артерии),
- хронический
Хроническая форма, в свою очередь, может быть:
- первичный (причина неизвестна),
- вторичные (вызванные другими заболеваниями).
Первичная идиопатическая или наследственная форма легочной гипертензии встречается очень редко, поражая примерно 2 человека из 1 миллиона, в то время как вторичная форма встречается чаще, с большей частотой после 50 лет, особенно у женщин, с соотношением 3:1 по сравнению с мужчинами.
Первичная форма
Первичная форма является идиопатической, т.е. причина пока не известна, и в основном поражает женщин после 50 лет.
Недавно была открыта аутосомно-доминантная наследственная форма легочной гипертензии, которая характеризуется наличием генетической мутации, вызывающей раннее развитие заболевания у многих членов одной семьи.
Вторичная форма
Причины вторичной легочной гипертензии многочисленны, и их легче понять, если разделить их на 3 большие группы:
- Кардиогенные причины:
- Врожденные пороки сердца (пороки сердца, присутствующие с рождения),
- Стеноз или недостаточность митрального и аортального клапанов,
- левосторонняя сердечная недостаточность.
- Легочные причины:
- хроническая обструктивная болезнь легких (ХОБЛ),
- легочная тромбоэмболия,
- эмфизема легких,
- легочный фиброз,
- синдром обструктивного апноэ сна (СОАС);
- Другие причины:
- васкулит;
- врожденные пороки развития легких (агенезия или гипоплазия легких),
- тяжелая гипоксия,
- миелодисплазии,
- новообразования,
- аутоиммунные заболевания (волчанка, ревматоидный артрит, склеродермия, …),
- хроническая почечная недостаточность,
- наркотики или другие токсичные вещества
Симптомы
На ранних стадиях заболевание протекает практически бессимптомно, то есть без явных признаков и симптомов. Постепенно начнут появляться следующие сообщения:
- диспноэ (чувство «воздушного голода» с затрудненным дыханием)
- боль в груди (может имитировать сердечный приступ)
- тахикардия (увеличение частоты сердечных сокращений свыше 100 ударов в мин)
- синкопе (внезапная и преходящая потеря сознания с возможным падением на землю, вследствие гипоперфузии головного мозга)
- отек ног с отеками стоп и лодыжек
- легочный и абдоминальный выпот (асцит),
- общее чувство усталости и недомогания,
- прогрессирующее ограничение повседневной деятельности,
- охриплость (хриплый голос)
Диагноз
Диагностика легочной гипертензии довольно сложна, как потому, что это заболевание изначально протекает бессимптомно, так и потому, что его симптомы накладываются на множество других патологий; по этим причинам после распознавания наиболее характерных симптомов врач обычно требует проведения ряда инструментальных обследований для подтверждения диагноза.
К ним относятся:
- рентгенограмма в 2 проекциях, показывающая изменение нормальной сердечной тени,
- электрокардиограмма (ЭКГ), которая может показать гипертрофию правого желудочка, возникающую на поздних стадиях заболевания,
- Допплер-эхокардиограмма, обследование, позволяющее углубленно изучить морфологию и функцию сердца; в случае легочной гипертензии обнаруживается гипертрофия правого желудочка и признаки сердечной недостаточности,
- катетеризация сердца, инвазивная процедура с умеренными рисками, заключающаяся в введении тонкого катетера в периферическую вену, из которой достигается правая часть правого сердца: на этом уровне измеряется кровяное давление, которое в случае легочной гипертензии будет:
- более 25 мм рт. ст. в состоянии покоя,
- более 30 мм рт. ст. при нагрузке;
- Спирометрия, для оценки функции легких по инспирации и экспирации;
- сцинтиграфия легких, которая анализирует перфузию и вентиляцию легких с помощью радиоактивного вещества,
- КТ и МРТ, которые позволяют распознать сердечные и легочные изменения на поздних стадиях заболевания,
- Биопсия легких — инвазивный метод, при котором удаляется фрагмент легочной ткани, который затем анализируется в лаборатории.
На сегодняшний день существует только симптоматическая терапия, то есть направленная на уменьшение и облегчение симптомов заболевания без возможности окончательного излечения.
Фармакологическая терапия
Используется несколько препаратов, основной целью которых является снижение давления в легких:
- вазодилататоры,
- блокаторы кальциевых каналов,
- диуретики,
- антикоагулянты и антитромбоцитарные средства,
- кислородная терапия,
- простациклины,
- антагонисты эндотелиновых рецепторов,
- ингибиторы фосфодиэстеразы типа 5
Хирургическая терапия
Когда лекарств уже недостаточно из-за неудержимого прогрессирования болезни, трансплантация легких или сердца и легких (когда сердце также непоправимо нарушено) может быть последним терапевтическим вариантом, но очень немногие пациенты подходят для трансплантации из-за сопутствующего наличия различных заболеваний у одного и того же пациента. XMLCOIDED000244
Профилактика
Определенные меры предосторожности могут быть полезны не столько для предотвращения заболевания, сколько для того, чтобы со временем предотвратить его начало и как можно дольше поддерживать незаметное качество жизни, позволяющее заниматься обычной повседневной деятельностью. Поэтому важно:
- Чтобы избежать или бросить курить.
- Регулярно выполняйте физические упражнения.
- Придерживайтесь здорового, сбалансированного питания, желательно с низким содержанием натрия (т.е. соли), избегая избыточного веса и ожирения.
- Избегайте беременности, если вы уже знаете об этом состоянии, так как в этом случае существует серьезный риск для здоровья не только беременной женщины, но и плода.
