Идиопатический легочный фиброз является наиболее тяжелой и частой формой идиопатических интерстициальных пневмоний — группы ИЛД неизвестной причины, характеризующихся различными формами воспаления и фиброза [1]. Nalysnyk L et al. Eur Respir Rev. 2012; 21(126):355-361
Узнать больше
IPF: естественная история
Скорость прогрессирования IPF сильно варьируется как от пациента к пациенту, так и в разные периоды времени у отдельного пациента. [1]
- У многих пациентов заболевание имеет медленное, но прогрессирующее клиническое течение, длящееся годами.[1]
- У 10-15% пациентов течение болезни гораздо более быстрое, со смертью от дыхательной недостаточности в течение нескольких месяцев.[1]
XMLCODE000.[1] У меньшинства пациентов заболевание протекает относительно стабильно в течение длительного времени, прерываясь эпизодами обострения, которые могут быть смертельными или приводить к значительному ухудшению функции легких[1] (Рисунок 1)
На сегодняшний день еще невозможно предсказать течение заболевания у отдельных пациентов на момент постановки диагноза, однако было замечено, что у курящих пациентов мужского пола, как правило, наблюдается ускоренное клиническое течение (таблица 1).[2]
Рисунок 1 — Схематическое изображение возможного клинического течения IPF.
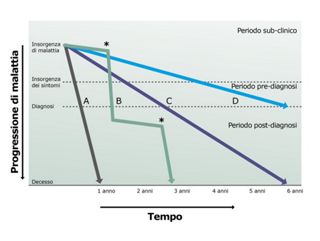
По мере прогрессирования заболевания наступает субклинический период, когда болезнь проявляется только на рентгенограммах, за которым следует симптоматический период, состоящий из преддиагностической и постдиагностической фаз. Темпы снижения и приближения к смерти могут быть быстрыми (линия A), медленными (линии C и D) или смешанными (кривая B), с периодами относительной стабильности, перемежающимися с периодами резкого снижения (звезда). [3]
Адаптировано из рисунка 1 Ссылка [3]
Поскольку на прогноз IPF могут влиять сопутствующие заболевания, такие как эмфизема, вторичная легочная артериальная гипертензия, рак легких и гастроэзофагеальный рефлюкс, их ранняя диагностика важна для выявления пациентов с повышенным риском и начала соответствующего лечения как можно раньше (таблица 1).[3]
Таблица 1 — Индивидуальные предикторы выживаемости при IPF
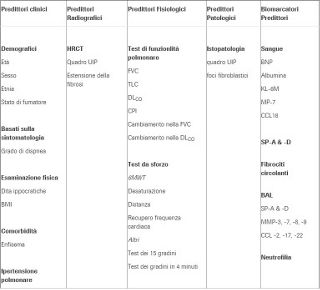
Определение аббревиатур:БАЛ = бронхоальвеолярный лаваж; ИМТ = индекс массы тела; BNP = натрийуретический пептид b-типа; CCL = хемокин CC; CPI = составной физиологический индекс; DLCO= диффузионная способность угарного газа; HRCT = компьютерная томография высокого разрешения; KL = Кребс фон ден Люген; MMP = матричная металлопротеиназа; 6MWT = тест с 6-минутной ходьбой; SP = белок сурфактанта; UIP = обычная интерстициальная пневмония
У многих пациентов правильный диагноз IPF ставится с опозданием. Поэтому очень важно, чтобы пациент с потенциальным IPF был немедленно направлен в специализированный центр, где, помимо постановки правильного диагноза, он/она сможет получить лечение, регулярно наблюдаться на протяжении всего течения заболевания, участвовать в группах поддержки, а также пройти оценку на предмет трансплантации или включения в клинические испытания.[4] Задержка с обращением в специализированный центр связана с повышенным риском смерти независимо от тяжести заболевания (Рисунок 2).[4,5] XMLCO’s XMLCO ADE00067
Рисунок 2 — Выживаемость после оценки в центре специализированной помощи, с поправкой на возраст и FVC, в зависимости от задержки обращения в центр специализированной помощи
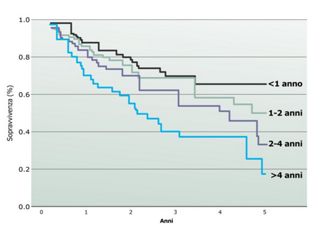
У пациентов с IPF большинство смертей вызвано прогрессированием легочного фиброза. У большинства таких пациентов перед смертью наступает подострое ухудшение состояния (продолжительность > 4 недель). Однако значительное меньшинство умирает от острого (внезапного ухудшения, продолжающегося 9
Рисунок 3- Респираторные и нереспираторные причины смерти у пациентов с IPF
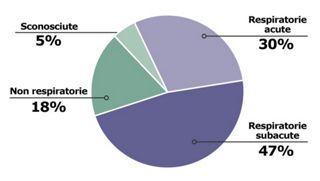
Показатели смертности от острых респираторных, подострых респираторных, нереспираторных и неизвестных причин, полученные путем объединения данных шести последних клинических исследований. При IPF большинство смертей (77%) связано с респираторными причинами. Более высокая доля смертей от респираторных заболеваний происходит в контексте подострого прогрессирования (61%), чем при остром прогрессировании со смертью менее чем через 4 недели после острого ухудшения (39%). Причины респираторной смерти включают прогрессирование IPF, острые обострения, острое повреждение легких, пневмонию и легочное сердце. Недыхательные смерти обусловлены сердечными причинами, сепсисом, желудочно-кишечными заболеваниями, инсультом, раком и другими причинами.[3]
