
Здоровье — самое ценное, что может быть у человека. Каждый надеется прожить долго и не страдать от той или иной болезни. Болезнь меняет людей до неузнаваемости — они впадают в депрессию, их внешний вид становится плохим, появляется безразличие ко всему, что происходит вокруг, а в некоторых случаях некогда добрые и отзывчивые к чужим проблемам люди превращаются в озлобленных и циничных.
Болезнь не щадит никого. Даже дети не застрахованы от риска заразиться какой-либо инфекцией. Более того, страдания испытывают не только сами пациенты, но и их близкие. Особенно трудно справиться со своими эмоциями и чувствами родителям, у которых дети выявлены с той или иной патологией. Дети в силу своего юного возраста еще не могут объяснить, что их беспокоит, в каких частях тела болит и как это проявляется.
коварная болезнь — PCP. Заразиться можно где угодно и, как это ни парадоксально, даже в медицинских учреждениях. Ситуация осложняется тем, что выявить инфекцию на ранней стадии ее развития очень сложно. Часто люди понимают, что им нужна медицинская помощь, когда драгоценное время уже упущено. Именно поэтому смертность от пневмоцистоза так высока. Врачи не всегда могут спасти жизнь человека.
Диагноз «пневмоцистис»
Люди, не имеющие никакого отношения к медицине, большинство из них плохо разбираются в медицинской терминологии. Поэтому, диагностируя слух «пневмония» или «PCP», они пребывают в растерянности и даже впадают в состояние оцепенения. На самом деле, не стоит паниковать. Во-первых, вам нужно успокоиться, взять себя в руки и обратиться к врачу, подробно, простыми словами объяснить, в чем дело.
Пневмоцистис, часто называемый PCP, является простейшим заболеванием, поражающим легкие. Активаторами патологии считаются микроорганизмы, известные как Pneumocystis carinii. До недавнего времени ученые считали, что они принадлежат к простейшим видам. Однако относительно недавно на основании многочисленных исследований был сделан вывод, что эти микроорганизмы обладают некоторыми специфическими характеристиками грибов. Pneumocystis carinii — это паразит, который заражает только людей. По крайней мере, у животных он до сих пор не был обнаружен ни разу.
Что происходит в PCP пациента?
Изменения в организме, вызываемые пневмоцистозом, зависят от двух факторов: от того, какими биологическими свойствами обладают возбудители пневмонии, и от состояния иммунной системы человека. Пневмонии, попав в организм, начинают свое продвижение по дыхательным путям, чтобы покинуть их и попасть в альвеолы. Здесь начинается непосредственно их жизненный цикл. Они размножаются, вступают в контакт с поверхностно-активным веществом и выделяют токсичные метаболиты. Взятые с Pneumocystis carinii Т-лимфоциты, а также так называемые альвеолярные макрофаги. Однако ослабленная иммунная система не только не может защитить своего хозяина от инфекции, но и наоборот — оказывает обратное действие: стимулирует и увеличивает количество пневмоний.
Полностью здоровому человеку размножение Pneumocystis carinii не угрожает. Но ситуация радикально меняется, если иммунная система слабая. В этом случае болезнь активизируется со скоростью света, и за относительно короткий промежуток времени количество Pneumocystis carinii, попавших на свет, достигает миллиарда. Постепенно альвеолярное пространство полностью заполняется, что приводит к образованию пенистого экссудата, дезинтеграции мембраны лейкоцитов в альвеолах и, наконец, к повреждению и, как следствие, последующему разрушению альвеолоцитов. Из-за того, что пневмония прекрасно приспосабливается к альвеолоцитам, дыхательная поверхность легких уменьшается. В результате повреждения легочной ткани начинается процесс закупорки альвеолокапилляров.
Для создания собственной клеточной мембраны Pneumocystis carinii необходим фосфолипидный сурфактант. Вследствие этого происходит нарушение метаболизма сурфактанта и значительно усугубляется гипоксия легочной ткани.
Кто подвержен большему риску других заболеваний?
до сих пор известные виды пневмонии отличаются друг от друга, в том числе и тем, что риску развития подвержены разные категории людей. Пневмония в этом смысле не является исключением. Чаще всего он развивается в:
- недоношенные дети;
- младенцы и дети, которые подвержены тяжелому острому бронхолегочному заболеванию, вынуждены длительное время находиться в больнице и проходить сложную и длительную терапию;
- лица, страдающие онкологическими и гемозаболеваниями и получающие лечение цитостатическими и кортикостатическими препаратами, а также принимаемые с различными заболеваниями почек и соединительной ткани, в результате трансплантации определенного внутреннего органа;
- пациенты с ТБ, длительно получающие сильнодействующие антибактериальные препараты;
- ВИЧ-инфицированные пациенты.
Как правило, инфекция передается капельным путем, а ее источником являются здоровые люди, в первую очередь — работники больниц. На этом основании подавляющее большинство ученых утверждают, что PCP является единственной стационарной инфекцией. Несмотря на это, необходимо уточнить, что некоторые из врачей поддерживают идею о том, что развитие пневмоцистоза в неонатальном периоде является результатом инфицирования плода в утробе матери.
Какие симптомы сигнализируют о развитии пневмоцистной пневмонии у детей?
Мамы и папы всегда очень трепетно относятся к здоровью своих детей. Неудивительно, что они хотят знать, как вовремя распознать пневмонию. Конечно, окончательный диагноз может поставить только врач, но заметить первые признаки заболевания должен уметь любой сознательный родитель. Каждый потерянный день может привести к тому, что ребенок заболеет двусторонней пневмонией, пневмоцистозом и другими осложнениями.
Пневмония у детей развивается нормально, начиная с двухмесячного возраста. Чаще всего заболевание поражает детей, у которых ранее была выявлена цитомегаловирусная инфекция. Заболевание протекает в их классической форме интерстициальной пневмонии. К сожалению, врачи признают, что на ранней стадии практически невозможно выявить такое заболевание, как воспаление легких пневмония. Симптомы появляются позже. Основными признаками, указывающими на быстрое развитие инфекции, являются:
- очень сильный коклюш;
- периодические вспышки хрипов (предпочтительно в ночное время);
- у некоторых детей стекловидные, пенистые, серые и вязкие слизистые выделения.
Инкубационный период заболевания составляет 28 дней. При отсутствии адекватного и своевременного лечения смертность детей с пневмонией достигает 60%. Кроме того, у младенцев, у которых пневмоцистная пневмония протекает без видимых признаков, существует высокая вероятность проявления обструктивного синдрома в ближайшем будущем. В основном это связано с отеком слизистой оболочки. Если не оказать ребенку срочную квалифицированную медицинскую помощь, обструктивный синдром может трансформироваться в ларингит, а у детей постарше — в астматический синдром.

Симптомы, появляющиеся у взрослых
Пневмония у пожилых и молодых людей протекает более сложным образом, чем у младенцев и детей младшего возраста. Болезнь в основном поражает людей, родившихся с иммунодефицитом, или тех, у кого он развился в течение жизни. Однако это правило не допускает ни малейших отклонений. В некоторых случаях пневмоцистная пневмония возникает у пациентов с абсолютно здоровой иммунной системой.
Инкубационный период заболевания варьируется от 2 до 5 дней. У пациента следующие симптомы:
- лихорадка,
- мигрень,
- слабость во всем теле,
- чрезмерная потливость,
- боль в груди,
- тяжелая дыхательная недостаточность, сопровождающаяся сухим или влажным кашлем и тахипноэ
В дополнение к перечисленным выше основным симптомам иногда указывают на акроцианоз, втягивание промежутков между нервами, цианоз (синеватый) носогубного треугольника.
Даже после полного курса лечения у некоторых пациентов существует определенный набор осложнений пневмоцистной пневмонии. У некоторых пациентов случаются рецидивы. Врачи говорят, что если в течение 6 месяцев после первого случая заболевания происходит рецидив, это говорит о том, что инфекция в организме возобновляется. А если это происходит более чем через 6 месяцев, то речь идет о новой инфекции или реинфекции.
Без адекватного лечения смертность у взрослых пациентов с Pneumocystis колеблется от 90 и до 100%.
Симптомы заболевания ВИЧ-инфекцией
Пневмоцистная пневмония и ВИЧ-инфицированных людей, в отличие от людей, не имеющих вируса, развивается очень медленно. С момента начала продромальных явлений до появления выраженных легочных симптомов может пройти от 4 до 8-12 недель. Поэтому врачи при малейшем подозрении на наличие инфекции в организме, помимо других анализов, рекомендуют таким пациентам рентгенографию грудной клетки.
Основными симптомами пневмоцистоза у пациентов со СПИДом являются:
- Высокая температура (от 38 до 40°C), которая не возвращается в течение 2-3 месяцев;
- внезапная потеря веса;
- сухой кашель;
- одышка;
- нарастающая дыхательная недостаточность.
Большинство ученых считают, что другие формы пневмонии у пациентов с ВИЧ-инфекцией имеют те же симптомы, что и пневмоцистоз. Поэтому на ранних стадиях заболевания определить, какой тип пневмонии у пациента, практически невозможно. К сожалению, к тому времени, когда пневмония у ВИЧ-инфицированных пациентов дает о себе знать, слишком много времени уже потеряно, и организму очень трудно бороться с инфекцией.
Как диагностируют пневмонию?
Наверняка все знают, как выглядят легкие человека. Изображения этого органа каждый получает либо в учебнике анатомии, либо на стендах в клинике, либо из других источников. На сегодняшний день недостатка в информации нет. Кроме того, врачи напоминают всем моим пациентам, что они должны ежегодно проходить рентгенографию грудной клетки. Вопреки мнению многих, это не причуда, «брезгливость» врачей, а насущная необходимость. Это позволяет обнаружить на рентгеновском снимке незначительное потемнение, и время для начала лечения не теряется. Чем раньше мы узнаем о болезни, тем больше шансов на выздоровление.
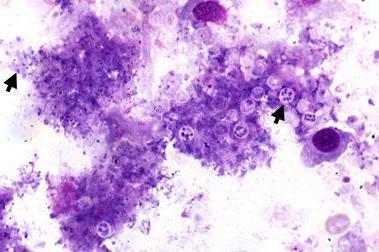
Однако почти никто из нас не знает, как проявляется на рентгенограммах PCP. Картинки такого рода в школьных учебниках не найти, врачебные справочники и энциклопедии у большинства обычных людей не вызывают никакого интереса. У нас также нет представления о том, как диагностируется болезнь, хотя я знаю, что это было бы неплохо.
Сначала ставится предварительный диагноз. Врач спрашивает пациента о его контактах с людьми из групп риска (больные СПИДом-ВИЧ и).
После постановки окончательного диагноза. Следующие лабораторные и инструментальные исследования:
- Врач выписывает направление пациенту на изменение общего анализа крови. Особое внимание уделяется повышенному уровню эозинофилов, лимфоцитов, лейкоцитов и моноцитов. У пациентов с пневмонией может наблюдаться легкая анемия и слегка пониженный гемоглобин.
- Названо инструментальное обследование. Это ренгенографический препарат, с помощью которого определяется стадия заболевания. Это рентгеновский снимок, на котором хорошо видны легкие человека. Фотография подключается к карточке пациента. На первом этапе это удивительно простая модель усиления. Если Pneumocystis перешла во вторую фазу, на рентгеновском снимке хорошо видно ослабление света. Инфицированным может быть либо только левое, либо только правое легкое, но могут быть поражены оба.
- Для того чтобы выявить наличие пневмоцистоза, врач обычно решает провести паразитологическое исследование. Что это такое? У первого пациента берется на анализ образец слизи. Для этого селятся такие методы, как бронхоскопия, бронхоскопия и биопсия. Кроме того, пробу можно получить с помощью так называемого метода индукции кашля.
- Для выявления антител к Pneumocystis проводят серологическое исследование, заключающееся в том, что с разницей в 2 недели у пациента берут на анализ сыворотку крови 2. Если в каждой из них наблюдается превышение нормального значения титра хотя бы в 2 раза, это означает, что человек болен. Это исследование было проведено для того, чтобы исключить обычные средства коммуникации, такие как антитела, которые обнаруживаются примерно у 70% людей.
- Для выявления антигенов паразитов в мокроте, а также в биопсийном образце и диагностической ПЦР промывают бронхо-альвеолярное пространство.

Фаза пневмоцистоза
Существует три последовательные фазы PCP:
- отечный (1-7 недель);
- ателектатическую (в среднем 4 недели);
- эмфизематозная (различной длительности)
Фаза эмфизематозного пневмоцистоза характеризуется сначала появлением слабости во всем теле, вялости, кашля, затем редкого, постепенно усиливающегося, и только в конце периода — сильного сухого кашля, и одышки при физической нагрузке. Младенцы плохо питаются, не прибавляют в весе и иногда отказываются от грудного молока. в рентгеновском излучении не обнаруживается значительных изменений.
Во время ателектатической фазы наблюдается фебрильная лихорадка. Кашель значительно улучшается, появляется пенистая мокрота. Одышка также появляется при незначительных физических нагрузках. На рентгенограмме видны ателектатические изменения.
У пациентов, переживших первые 2 периода, развивается фаза эмфизематозного пневмоцистоза, во время которой снижаются функциональные показатели дыхания и появляются признаки эмфиземы.
Степень пневмонии
В медицине различают следующие степени тяжести заболевания:
- свет, который характеризуется слабым токсикозом (температура не выше 38 °С, и незатуманенное сознание), в покое не отмечается одышка, светлое затмение обнаруживается на малом рентгеновском снимке;
- средней тяжести, характеризуется умеренной интоксикацией (температура превышает 38 °С, достигает 100 ударов в минуту, больной жалуется на повышенную потливость и т.д. …), в покое наблюдается одышка, на рентгеновской пленке хорошо видна инфильтрация легких;
- тяжелое течение с тяжелой интоксикацией (температура штампа превышает 39 °С, сердцебиение превышает 100 ударов в минуту, появляется делирий), прогрессирующей дыхательной недостаточностью, и видна на рентгеновской пленке обширная инфильтрация легких, при которой могут развиться различные осложнения.

Какие лекарства были назначены пациентам PCP?
Несомненно, знание того, как определить воспаление легких, является огромным преимуществом для каждого человека. Однако этого недостаточно. Мы не врачи и точный диагноз поставить не можем. Не существует одного вида пневмонии, а определение односторонней или двусторонней пневмонии, пневмоцистиса и других форм заболевания неспециалисту недоступно. Поэтому самолечение не может ходить и говорить. Главное — не затягивать и доверять врачам. После проведения всех необходимых исследований врач может безошибочно сделать вывод, что причиной заболевания пациента является воспаление легких пневмония. Лечение назначается только после подтверждения диагноза, заключается в проведении организационных мер безопасности и медикаментозной терапии.
организационно-режимные мероприятия включают необходимую госпитализацию. В больнице пациент получает лекарства и диету, рекомендованную врачом.
Лекарственная терапия состоит из этиотропного, патогенетического и симптоматического лечения. Больным обычно назначают «Пентамидин», «Фуразолидон», «Трихопол», «Бисептол», а также различные противовоспалительные препараты, лекарства, способствующие и облегчающие отхаркивание, муколитики.
«Бисептол» назначается перорально или внутривенно. Препарат хорошо переносится и предпочтительнее, чем «Пентамидин», назначается пациентам, не страдающим СПИДом. «Пентамидин» вводится внутримышечно или внутривенно.
ВИЧ-инфицированные пациенты, среди прочих, получающие антиретровирусную терапию, поскольку пневмоцистоз возникает из-за ослабления иммунной системы. При пневмоцистозе для лечения больных СПИДом в последние годы все чаще применяется дифторметилорнитин альфа (ДФМО).

профилактика
Профилактика пневмоцистоза включает в себя ряд мероприятий, в том числе следующие:
- Для устранения инфекции в детских оздоровительных учреждениях при больницах, где проходят лечение онкологические и гематологические больные, весь персонал без исключения должен периодически обследоваться на наличие инфекции.
- фармакологическая профилактика лиц из группы риска. Эта профилактика бывает двух видов: первичная (до начала развития заболевания) и вторичная (профилактическая, после полного выздоровления для предотвращения рецидивов).
- Раннее выявление пневмонии и немедленная изоляция пациента.
- Регулярная дезинфекция в местах, где были зарегистрированы вспышки пневмоцистоза. Для этого проведите влажную уборку, используя 5%-ный раствор отбеливателя.
