Azienda Sanitaria Universitaria Integrata di Trieste — (ASUI)

- Главная
- Кардиология
- Персонал
- Медицинский персонал
- Сестринский персонал — администрация
- Сослуживцы
- Офисы
- Крупная больница
- Округ № 1
- Округ № 3
- Деятельность в области здравоохранения
- Амбулаторная медицинская деятельность
- Общая кардиология
- Хроническая кардиология
- Прогрессирующая сердечная недостаточность
- Цифровая эхокардиография
- Кардиоонкология
- Врожденная болезнь сердца у взрослых (GUCH)
- Полезный материал
- Эргометрия и эргоспирометрия
- Расширенная визуализация сердца
- Отдел клинических исследований и качества обслуживания
- Комплексная деятельность медсестры и врача
- Территориальная кардиологическая амбулаторная клиника
- Электрокардиограмма (ЭКГ)
- Динамический мониторинг ЭКГ и артериального давления (HOLTER)
- Мониторинг антикоагуляционной терапии
- Мониторинг апноэ во сне
- Телемедицинский мониторинг
- Образовательная терапия для кардиологических пациентов Амбулаторная клиника
- Территориальная кардиологическая амбулаторная клиника
- Сердечно-сосудистая и спортивная медицина — свободные профессии
- Амбулаторная медицинская деятельность
- Информация для пациентов
- Добровольные ассоциации
- Раздел «Благотворители»
- Научная деятельность
- Персонал
- Диабетология
- Персонал
- Медицинский персонал
- Сестринский персонал — администрация
- Штаб-квартира
- Штаб-квартира Крупный госпиталь
- Округ № 1
- Округ № 2
- Округ № 3
- Округ № 4
- Деятельность в области здравоохранения
- Медицинская деятельность
- Сестринская деятельность
- Диетическая деятельность
- Самозанятая деятельность
- Информация для пациентов
- Добровольные ассоциации
- Раздел «Благотворители»
- Персонал
- Спортивная медицина
- Персонал
- Медицинский персонал
- Сестринский персонал — администрация
- Штаб-квартира
- Деятельность в области здравоохранения
- Медицинская деятельность
- Сертификация и правомочность
- Дотационные фонды и управление ими
- Организация
- Бронирование посещений
- Сестринская деятельность
- Амбулаторная клиника A.P.C.
- Медицинская деятельность
- Информация для пациентов
- Добровольные ассоциации
- Раздел «Благотворители»
- Персонал
- Новости / События
- Новости
- Календарь событий
- Фотогалерея
- Пропаганда здорового образа жизни
- Информационный бюллетень — Спортивная медицина
- Контакты
- Кардиологическая реабилитация
- Главная
- Новости / События
- Новости
Опубликовано: 11/05/2017 от
ПОЛМОНАРНАЯ ГИПЕРТЕНЗИЯ: БОЛЕЗНЬ, КОТОРАЯ ОТНИМАЕТ ДЫХАНИЕ Франческо Ло Джудиче
Одышка и усталость относятся ко многим различным заболеваниям, но среди них есть одно, столь же редкое, сколь и серьезное: легочная гипертензия.
«. небольшой лестничный пролет кажется Эверестом, и даже просто застилание постели вызывает невыразимую усталость. «
Легочная гипертензия (ЛГ) — это состояние, характеризующееся изменением легочного кровообращения вследствие нескольких причин; эти изменения в мелких легочных сосудах приводят к прогрессирующему повышению сосудистого сопротивления и давления в легочной артерии. Это, в свою очередь, приводит к дисфункции правого желудочка и, как следствие, к серьезному снижению физической работоспособности пациента, что значительно ухудшает качество его жизни и выживаемость.
В последние годы были достигнуты значительные успехи в понимании болезни и ее лечении, улучшились симптомы и некоторые показатели выживаемости.
Этиология легочной гипертензии чрезвычайно неоднородна, и ее классификация отражает эту неоднородность. Последние рекомендации Европейского общества кардиологов делят ИС на пять классов (Dana Point 2009):
Класс 1, Легочная артериальная гипертензия (ЛАГ) — подразделяется на 1) идиопатическую ЛАГ (ИПАГ) 2) наследственную ЛАГ, 3) ЛАГ, вызванную анорексигенными препаратами или токсинами (например, аминорекс, фенфлюкс). аминорекс, фенфлуорамин, дексфенфлуорамин), 4) ВБД, связанные с: заболеваниями соединительной ткани, ВИЧ-инфекциями, портальной гипертензией, врожденными пороками сердца, шистосомозом и наследственной гемолитической анемией, и 5) персистирующие ВБД новорожденных
Класс 1′, легочная вено-окклюзионная болезнь и/или легочный капиллярный гемангиоматоз — отдельная группа, но имеющая много общего с идиопатическим ВБН.
Класс 2, КН вторичная по отношению к болезни левого сердца — связанная с систолической, диастолической и вальвулярной дисфункцией. Наиболее частая причина повышения давления в легких, не путать с легочной артериальной гипертензией.
Класс 3, КН, вторичные по отношению к легочным заболеваниям и/или гипоксии — 1) хронические обструктивные заболевания (ХОБЛ), 2) интерстициальные заболевания, 3) заболевания со смешанным характером (как рестриктивные, так и обструктивные), 4) изменения дыхания во время сна, 5) нарушения альвеолярной гиповентиляции, 6) хроническое пребывание на большой высоте и 7) изменения в развитии.
Класс 4, КН, обусловленная хронической тромбоэмболией (CTEPH), т.е. вследствие венозного тромбоза с эмболизацией в легочной циркуляции, часто распознается неправильно.
Класс 5, ИС с многофакторным или не совсем понятным механизмом — относятся к этой группе: 1) гематологические заболевания, такие как миелопролиферативные заболевания или спленэктомия, 2) системные заболевания, такие как саркоидоз, гистиоцитоз легких и лимфангиомиеломатоз, 3) метаболические заболевания, включая заболевания щитовидной железы, болезнь Гоше и гликогеновую болезнь, и 4) смешанные причины, такие как новообразования, фиброзирующий медиастинит и почечная недостаточность.
Легочная гипертензия (ЛГ) — это заболевание с высокой заболеваемостью и смертностью; артериальная форма (АГ), относящаяся к классу 1, является самой редкой (около 5%), имеет заболеваемость 2,5 случая/миллион/год, распространенность 25-30 случаев/миллион (около 1500-2000 случаев в Италии), но очень высокую смертность (около 10% в год).
Клиническая картина пациентов с этим заболеванием очень неспецифична; она характеризуется диспноэ (одышкой), астенией (усталостью), стенокардией (болью в груди) и синкопе (внезапной потерей сознания). Симптомы проявляются в покое только на поздней стадии заболевания. При осмотре клинические признаки также неспецифичны: Особенно интенсивная пульсация сердца в левой половине грудной клетки, расщепление второго тона сердца, шум в сердце из-за недостаточности трехстворчатого или легочного клапана, наличие дополнительного тона сердца (третьего тона с так называемым «галопирующим» ритмом), набухшие шейные вены (яремные вены) или увеличенная печень или появление отеков (отеков) на ногах как проявление повышенного давления в правых отделах сердца. При обследовании также следует искать признаки, которые могут указывать на причину легочной гипертензии. Например: телеангиэктазии (расширение мелких, обычно поверхностных кровеносных сосудов), цифровые язвы (особенно на руках) и склеродактилия (деформация пальцев вследствие их прогрессирующей кальцификации) — все это позволяет предположить заболевание соединительной ткани (болезнь соединительной ткани) как причину ПАГ. С другой стороны, наличие паукообразных невусов (особый тип телеангиэктазии) или пальмарной эритемы (покраснение ладоней рук) может быть проявлением ИП, связанного с портальной гипертензией (прогрессирующим заболеванием печени, приводящим к повышению давления в органах брюшной полости).
Алгоритм диагностики легочной гипертензии:
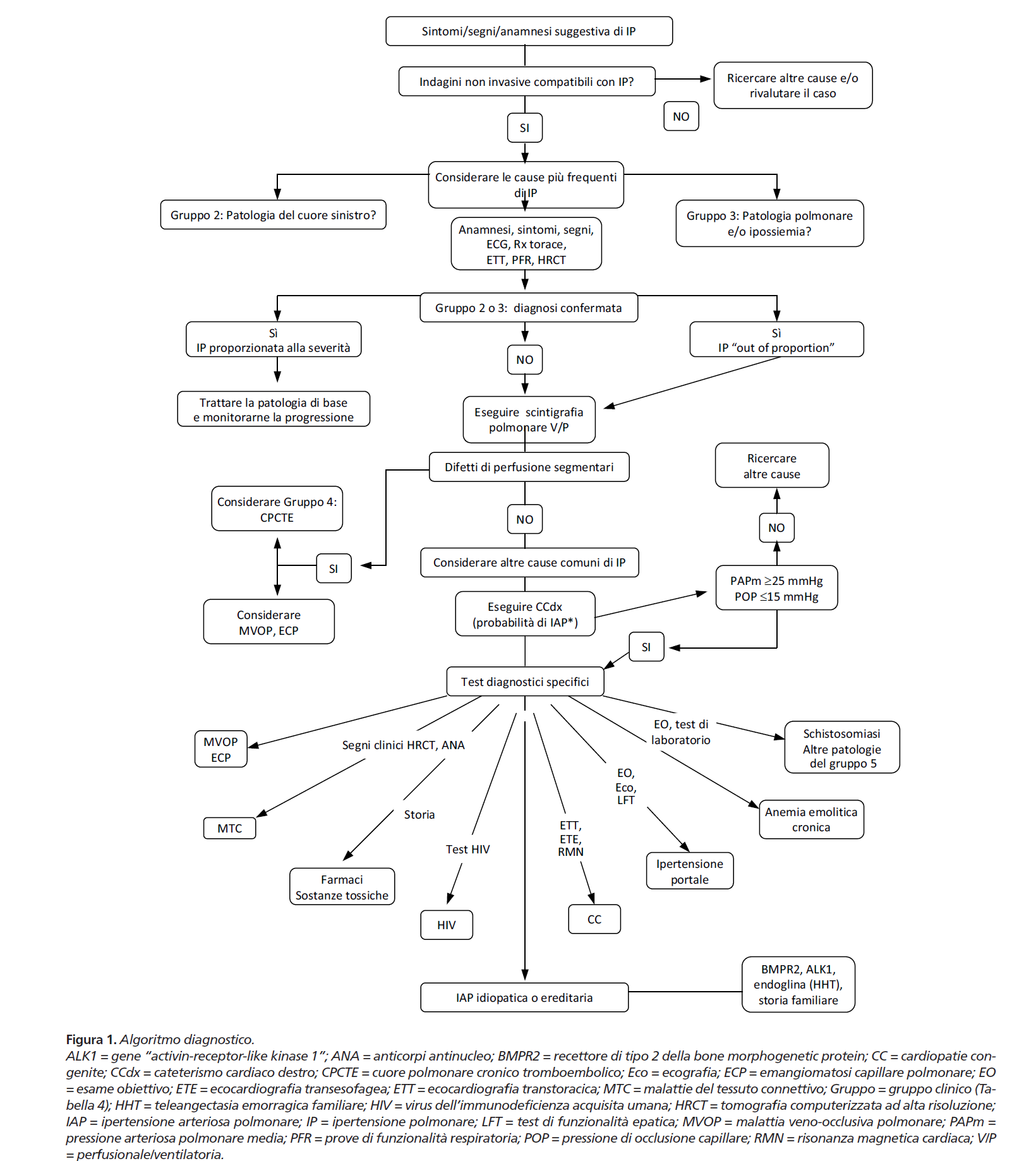
Наиболее частым симптомом является одышка (диспноэ). Поскольку это субъективный симптом, для объективной оценки способности пациентов к физической нагрузке обычно используется тест 6-минутной ходьбы (6MWTD) или, в отдельных случаях, тест сердечно-легочной тренировки (CPET). Эти оценки проводятся в начале диагностического пути для подтверждения функционального ограничения и повторяются во время последующего наблюдения для оценки ответа на терапию.
6MWTD технически проста и воспроизводима. Пациента просят пройти в течение 6 минут по заранее определенному маршруту в сопровождении медсестры; пациент должен идти один, без поддержки; помимо пройденного расстояния, медсестра регистрирует субъективную степень одышки во время нагрузки (индекс Борга от 0 до 10), а также насыщение артериальной крови кислородом, артериальное давление и частоту сердечных сокращений в начале и в конце упражнения. Пределы нормы составляют 480 м в возрасте до 50 лет и 380 м в возрасте старше; однако бег менее 332 м с десатурацией >10% связан с худшим прогнозом.
При подозрении на легочную гипертензию необходимо начать диагностический путь, начиная с самых простых (первой линии) обследований, таких как: анализ крови (например, CBC; BNP или NT pro-BNP), электрокардиограмма, рентгенография грудной клетки, но прежде всего трансторакальная эхокардиограмма (ТТЭ). Последнее обследование, которое не является ни дорогостоящим, ни опасным, ни инвазивным, позволяет осмотреть сердце и оценить его функцию, тем самым исключить формы IP класса 2, а также оценить гемодинамические параметры, такие как систолическое давление в легочной артерии (PAPs). Демонстрация дилатации или дисфункции правого желудочка, перикардиальный выпот и особенно повышенное ЛПВП повышают вероятность истинного состояния ВБН.
Однако для подтверждения диагноза необходимо провести инвазивное исследование, называемое катетеризацией правого катетера (CathDx).
Данное обследование проводится в защищенных условиях при обычной госпитализации или в условиях дневного стационара (поступление и выписка в течение одного дня, обычно к утру).
Исследование требует введения специального катетера, называемого катетером Свана-Ганца (см. рисунок), внутрь правого сердца и затем в легочные сосуды, через центральную вену (правая яремная вена на шее, базилярная или антекубитальная вена на руке, бедренная вена в паху), которая пунктируется снаружи. Процедура проводится под местной анестезией, пункция вен осуществляется с помощью ультразвукового наведения, что значительно снижает количество осложнений.
Во время прохождения катетера через правые отделы сердца берется несколько проб крови (анализ гемогаза), чтобы исключить врожденные пороки сердца, не замеченные на эхокардиограмме.
После размещения катетера внутри легочных сосудов проводятся различные измерения: давление в легочной артерии (систолическое, диастолическое и среднее PAP), давление в правом предсердии, давление в легочном клине или капилляре (PAWP); также определяются сердечный выброс и сердечный индекс, легочное и системное сосудистое сопротивление.
Все эти измерения необходимы для подтверждения диагноза и оценки его тяжести.
В частности, измерение легочного клинового давления (PCWP) является основополагающим для выявления форм ИС, вторичных по отношению к заболеваниям левого сердца (ИС класса 2); когда PCWP имеет значение более 15 мм рт. ст., мы говорим о посткапиллярной ИС, следовательно, о левосторонней ИС.
Во время первой катетеризации сердца, когда выявляется форма ВБН (класс 1) и, в частности, при так называемых идиопатических формах (т.е. без точной причины), важно провести тест, называемый тестом вазореактивности легочного кровообращения. Этот тест оценивает остаточную способность сосудов легочного кровообращения реагировать на сосудорасширяющие препараты; положительный тест связан с менее серьезным заболеванием, которое можно лечить широко распространенными, эффективными и недорогими препаратами: блокаторами кальциевых каналов.
Наиболее широко используемым препаратом для теста на вазореактивность является оксид азота (NO): очень практичный, это газ, который вводится с помощью маски, смешанный с кислородом, так что он действует только в легких и безопасен, так как имеет очень короткую продолжительность действия. Реакция на тест считается положительной, если наблюдается: снижение среднего PAP не менее чем на 10 мм рт. ст., достижение среднего значения PAP менее 40 мм рт. ст. при неизменном или увеличенном сердечном выбросе.
Процент положительных тестов низок (около 10% при формах IPAH), и после начала приема препарата (блокатора кальциевых каналов) необходимо пересмотреть ответ в течение времени, поскольку процент пациентов с устойчивым ответом в течение времени снижается еще на 5%. Только «вазореактивные» пациенты показаны для лечения этим классом препаратов; остальным придется начать прием препаратов, специфичных для ИАП.
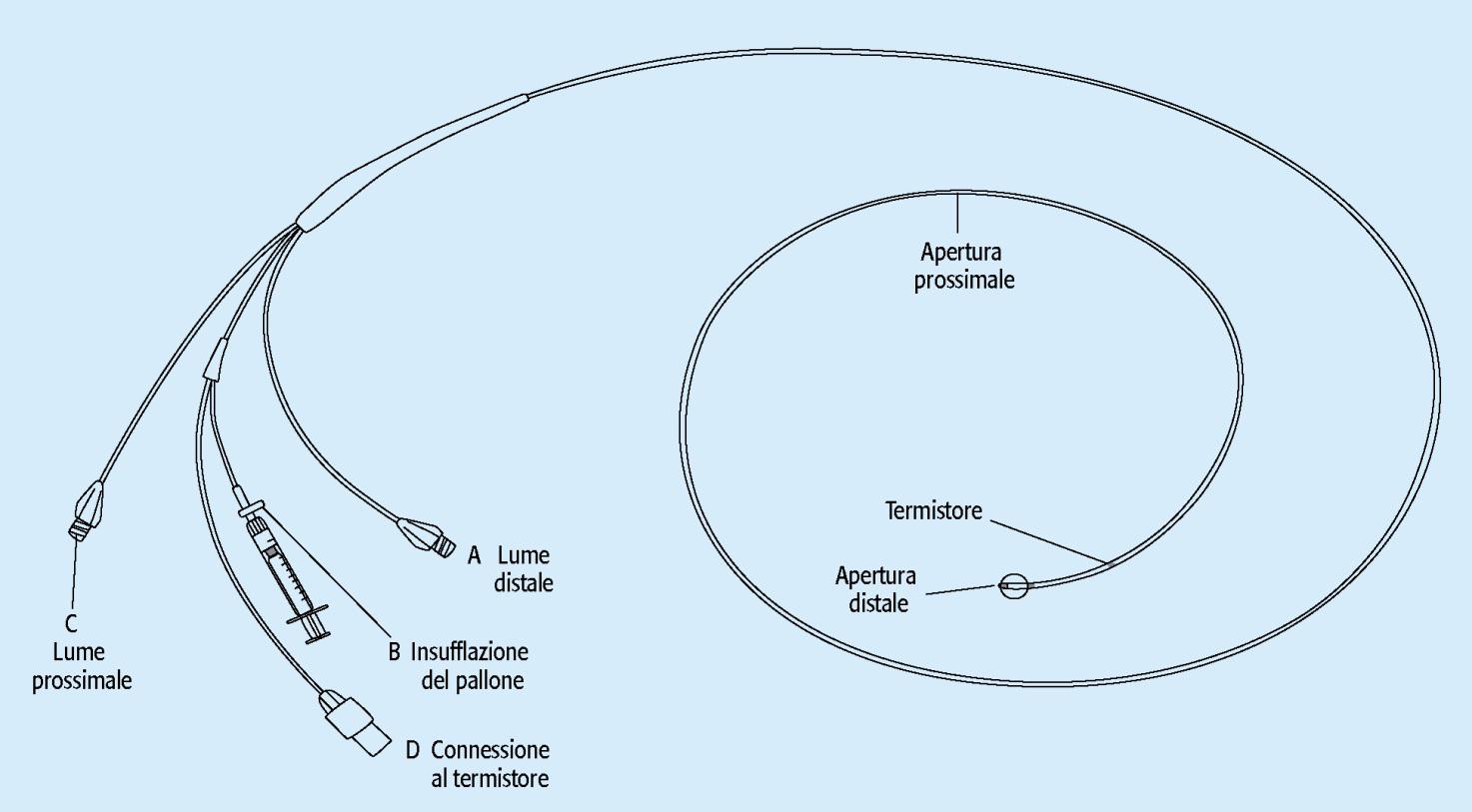
Катетеры Swan- Ganz для катетеризации правого сердца
Как только картина прекапиллярной легочной гипертензии подтверждается при катДХ (т.е. с помощью PAWP
